- Bei einer Szintigraphie können Tumore sichtbar werden, die bei einer Computertomographie (CT-) oder bei einer Kernspintomographie (MRT) nicht gut zu sehen sind.
- Die Untersuchung ist mit einer Strahlenbelastung verbunden.
- Wir erklären, wie man sich auf die Untersuchung vorbereiten kann, wie die Untersuchung abläuft und welche Risiken damit verbunden sind.
Hinweis: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Überblick: Was ist eine Szintigraphie?
Lexikon
Radionuklid: instabiles Atom, das zerfällt und dabei energiereiche Strahlung abgibt.
Radiopharmakon: Medikament, das radioaktive Stoffe enthält.
Tracer: radioaktive Markierung, auch synonym zu: Radiopharmakon.
Die Szintigraphie zählt zu den sogenannten bildgebenden Untersuchungsverfahren, genau wie Röntgenuntersuchungen, Computertomographie, Magnetresonanztomographie, Ultraschall oder Positronenemissionstomographie (PET).
Vor der Untersuchung erhält man ein schwach radioaktives Arzneimittel gespritzt, ein sogenanntes Radiopharmakon.
Es gibt zwei Arten von Radiopharmaka: Die einen bestehen aus einem Radionuklid alleine, also einer schwach strahlenden Substanz. Bei anderen ist diese strahlende Substanz an einen Trägerstoff gebunden. Man sagt auch: Der Trägerstoff ist radioaktiv markiert. Als Träger kommen Stoffe infrage, die der Körper leicht aufnimmt und in den Stoffwechsel einschleust, zum Beispiel bestimmte Eiweiße oder Salze. Besonders geeignet sind Substanzen, die größtenteils oder nur in bestimmten Organen verstoffwechselt werden.
Die radioaktive Markierung selbst nennt man auch Tracer, vom englischen Wort "trace" für "Spur": Mit ihrer Hilfe kann das Radiopharmakon im Körper aufgespürt werden. Einige radioaktive Substanzen lassen sich auch ohne Trägersubstanz einsetzen, zum Beispiel radioaktives Jod. Jod wandert vor allem in die Schilddrüse, das gilt auch für schwach radioaktive Jod-Nuklide. Daher lassen sich diese für Schilddrüsenuntersuchungen nutzen. Für die Untersuchung von Knochen sind phosphathaltige Substanzen besonders geeignet. Auch die Aktivität des Stoffwechsels spielt eine Rolle: Gewebe und Organe mit schnellem Stoffwechsel und guter Durchblutung nehmen viel auf, schlecht durchblutete oder wenig aktive Gewebe reichern weniger des Radiopharmakons an.
Das Radiopharmakon bleibt nicht im Körper: Es zerfällt und setzt dabei Strahlung frei, sogenannte Gammastrahlen. Mit einer speziellen Gamma-Kamera kann diese Strahlung aufgenommen werden. Ein Computer berechnet daraus Bilder. Da krankes Gewebe, Tumoren oder Metastasen Radionuklide oft anders speichern als gesundes Gewebe, lassen sie sich auf den Bildern gut abgrenzen.
Die Untersuchung tut nicht weh, abgesehen von der Injektion des radioaktiven Tracers. Die meisten Menschen vertragen sie gut. Die Strahlenbelastung durch die Szintigraphie ist vergleichsweise gering: Für die Untersuchung sind sehr kleine Mengen der radioaktiven Substanz ausreichend. Auch wählt man Radionuklide, die im Körper sehr schnell zerfallen und schnell wieder ausgeschieden werden.
Szintigraphie bei Krebs: Wann ist die Untersuchung hilfreich?
In der Krebsmedizin nutzen Ärzte die Szintigraphie vor allem, um Tumoren und insbesondere Metastasen zu finden. Die Szintigraphie eignet sich besonders für die Untersuchung der Schilddrüse sowie zur Darstellung von Metastasen in den Knochen. Die Methode wird auch für die Tumorsuche in anderen Organen angewandt. Hier sind aber meist andere bildgebende Verfahren besser geeignet.
Ob ein Krebs im Körper gestreut hat und in welchen Organen und in welcher Zahl Metastasen vorhanden sind, entscheidet über den weiteren Verlauf der Erkrankung, aber auch über die Wahl der jeweils besten Therapie. Daher dient die Szintigraphie zum einen der Behandlungsplanung. Zum anderen spielt sie eine Rolle, wenn es darum geht, den Verlauf zu kontrollieren und beispielsweise zu überprüfen, wie die Erkrankung auf eine Therapie anspricht.
Zum Weiterlesen
Vor- und Nachteile einer Szintigraphie
Szintigraphie: ja oder nein?
Welche Untersuchung für einen selbst infrage kommt, bespricht man am besten mit den behandelnden Ärzten.
Welche Vorteile hat die Szintigraphie gegenüber anderen bildgebenden Methoden? Kurz gesagt: Sie lässt veränderte Stoffwechselvorgänge sichtbar werden, die auf Computertomogrammen (CT-) oder Magnetresonanz-Aufnahmen (MRT-Bildern) nicht zu sehen sind. Um anatomische Strukturen oder Organe darzustellen, eignet sie sich hingegen weniger. Hier kommen andere bildgebende Verfahren infrage, wie Röntgen oder eben CT und MRT.
Ein Nachteil der Szintigraphie ist die mit der Untersuchung verbundene Strahlenbelastung. Dagegen muss allerdings das Risiko abgewogen werden, einen Tumor oder Metastasen zu übersehen, die sich mit anderen Verfahren nicht nachweisen lassen. Die Strahlenbelastung durch eine Szintigraphie ist kaum höher als die durch eine Röntgenaufnahme und meist geringer als die durch eine Computertomographie.
Seit einigen Jahren diskutieren Fachleute, ob und, wenn ja, bei welchen Fragen sich die Szintigraphie durch ähnliche nuklearmedizinische Verfahren ersetzen lässt. Dazu gehört vor allem die Positronen-Emissions-Tomographie (PET). Genau wie bei der Szintigraphie kommen auch bei der PET Radiopharmaka zum Einsatz, die sich in der zu untersuchenden Körperregion anreichern. Anders als mit der Szintigraphie können mit der PET aber dreidimensionale Bilder errechnet werden.
Obwohl die Positronen-Emissions-Tomographie zum Teil genauere Ergebnisse bei der Suche nach Metastasen liefert, lässt sich das eine Verfahren nicht beliebig durch das andere ersetzen.
Weiterentwicklungen: Was sind SPECT und SPECT/CT?
SPECT steht für Single Photon Emission Computed Tomography oder auf Deutsch: Einzelphotonen-Tomographie. Anders als mit der herkömmlichen, "planaren", Szintigraphie, können mit der SPECT durch sich drehende "Kameras" dreidimensionale Schnittbilder erstellt werden.
Neuere Geräte, die sogenannten SPECT/CTs, erlauben es, eine SPECT und eine Röntgen-Computertomographie (CT) mit demselben Gerät durchzuführen. Auf SPECT-Bildern wird die Anreicherung des Radiopharmakons im Körper dargestellt. Es werden also besonders stoffwechselaktive Regionen sichtbar. CT-Bilder sagen nichts über die Stoffwechselaktivität eines Organs aus. Dafür lassen sich die Organgrenzen und einzelnen Gewebe besser darstellen. SPECT/CT-Geräte ermöglichen eine überlagerungsfreie Abbildung von Organen und Stoffwechselfunktionen. So kann man genauer erkennen, wo genau im Körper sich das Radiopharmakon anreichert.
Eine SPECT-Untersuchung ist zeitaufwändiger als eine planare Szintigraphie. Für einen ersten Überblick reicht daher meist eine herkömmliche Untersuchung. Kombinierte SPEC T/CT-Aufnahmen gehen für Patienten außerdem mit einer höheren Strahlenbelastung einher. Meist werden SPECT- oder SPECT/CT-Aufnahmen daher nur ergänzend zu einer herkömmlichen Szintigraphie gemacht, wenn dort Auffälligkeiten entdeckt wurden, die man noch genauer untersuchen möchte.
Nutzen gegen Risiken abwägen
Wie prüfen Ärzte, welche Untersuchung jeweils geeignet ist? Dabei spielen verschiedene Überlegungen eine Rolle, zum Beispiel: Welche Geräte sind in der Klinik oder Praxis verfügbar? Wie aufwändig und wie belastend ist die Untersuchung? Trägt die Versicherung die entstehenden Kosten? Wie aussagekräftig sind die Ergebnisse, auch im Vergleich zum Aufwand und zu möglichen Risiken der Untersuchung? Lohnt es sich, verschiedene Untersuchungsverfahren zu kombinieren?
- Welche Untersuchung für einen selbst die beste ist, muss man als Patient mit den behandelnden Ärzten besprechen.
Ansprechpartner: Wohin zur Szintigraphie?
Bei der Szintigraphie kommen radioaktive Stoffe zum Einsatz. Daher dürfen diese Untersuchungen nur unter der Leitung von besonders ausgebildeten Ärzten durchgeführt werden, den Nuklearmedizinern. Unterstützt werden die Ärzte von ausgebildeten nuklearmedizinisch-technischen Assistenten. Die Szintigraphie kann sowohl in einer Klinik durchgeführt werden wie auch in der Praxis eines niedergelassenen Nuklearmediziners.
Sich richtig auf eine Szintigraphie vorbereiten
Voraussetzung für die Untersuchung ist eine ausführliche Aufklärung. Der Arzt, der die Untersuchung veranlasst, erklärt, warum er sie für notwendig hält. Mit ihm kann man auch besprechen, ob es Gründe gibt, die möglicherweise gegen eine Szintigraphie sprechen, zum Beispiel eine Schwangerschaft.
Bei der Terminvereinbarung für die eigentliche Szintigraphie wird in der Regel ein weiteres Gespräch mit dem Nuklearmediziner vereinbart. Dieser kann noch genauere Auskunft über den Ablauf der Untersuchung geben. Für die Ärzte wichtig zu wissen ist außerdem, welche Vorerkrankungen bekannt sind und welche Medikamente man zurzeit einnimmt.
Zusätzlich zum Gespräch bekommt man einen Aufklärungsbogen, in dem die wichtigsten Informationen zur Szintigraphie zusammengefasst sind. Ist man als Patient mit der Durchführung der Untersuchung einverstanden, wird man gebeten, diese Einwilligung schriftlich auf dem Aufklärungsbogen zu bestätigen.
Eine besondere Vorbereitung auf eine Szintigraphie ist bei den meisten Menschen nicht notwendig. Ob man vor der Untersuchung nüchtern bleiben muss, sollte man bei den Ärzten erfragen. In der Regel wird dies nicht nötig sein. Eine Ausnahme können geplante Untersuchungen der Verdauungsorgane oder des Herzens sein.
Wer Schilddrüsen-Medikamente einnimmt, muss diese vor einer Schilddrüsen-Szintigraphie eventuell für einige Wochen absetzen. Über den genauen Zeitraum informieren die behandelnden Ärzte. Auf eigene Faust sollte man die Arzneimittel nicht absetzen. Auch jodhaltige Kontrastmittel, die man für andere Untersuchungen bekommen hat, können die Schilddrüsenuntersuchung noch einige Zeitlang stören.
Untersuchung: Wie läuft die Szintigraphie ab?
Vor der Untersuchung bekommt man eine schwach strahlende Substanz in eine Armvene gespritzt. Das Radiopharmakon verteilt sich innerhalb weniger Minuten oder Stunden im Körper, je nachdem, welcher "Tracer" für die geplante Untersuchung am besten geeignet ist. Davon hängt auch ab, ob sofort nach der Injektion eine Aufnahme gemacht wird oder ob man einige Stunden warten muss, bis sich die Substanz vollständig im Körper verteilt hat. Die meisten der verwendeten radioaktiven Substanzen werden über die Nieren ausgeschieden. Sofern keine Herz- oder Nierenprobleme vorliegen, erhalten Patienten daher den Rat, nach dem Spritzen der radioaktiven Substanz viel zu trinken und mehrmals auf die Toilette zu gehen. So kann sich der radioaktive Stoff nicht in der Harnblase ansammeln, und die Strahlenbelastung wird dadurch weiter reduziert.
Bei den eigentlichen Aufnahmen liegt man auf einer Liege unter der Aufnahmeeinheit, bei manchen Untersuchungen sitzt man davor. Die Geräte selbst sind offen, man muss also nicht in eine "Röhre". Daher stellt die Szintigraphie auch dann meist kein Problem dar, wenn man unter Raumangst oder "Platzangst" leidet.
Etwas anders kann dies bei den Weiterentwicklungen der Szintigraphie aussehen: Bei der SPECT drehen sich mehrere Aufnahmeeinheiten um die Patientenliege. Bei der Kombination aus SPECT und Computertomographie, den sogenannten SPECT/CT-Geräten wird man als Patient in eine kurze "Röhre" geschoben. Wer befürchtet, nicht stillliegen zu können, sollte dem Arzt rechtzeitig Bescheid sagen. Dann kann man eventuell ein kurz wirksames Beruhigungsmittel erhalten.
Von den Vorgängen im Körper spürt man nichts, die Untersuchung selbst verursacht auch keine Schmerzen.
Wie lange dauert die eigentliche Aufnahme?
Wie lange die Untersuchung insgesamt dauert, hängt im Wesentlichen von der Zeit ab, die die radioaktive Substanz braucht, um sich im Untersuchungsgebiet zu verteilen. Die eigentlichen Szintigraphie-Aufnahmen dauern meist zwischen fünf und zwanzig Minuten. Die SPECT ist etwas zeitaufwändiger. Meist werden keine Ganzkörperaufnahmen gemacht, sondern nur bestimmte Körperregionen untersucht. Dies kann aber auch schon mal dreißig Minuten dauern. Aufgrund der Wartezeit muss man insgesamt mit einer Untersuchungsdauer von einer bis fünf Stunden rechnen.
Für Interessierte: Wie funktioniert die Gamma-Kamera?
Die von dem radioaktiven Medikament im Körper ausgehende Strahlung nennt man Gammastrahlung. Sie ist mit der Röntgenstrahlung vergleichbar, aber etwas energiereicher. Die Gammakamera nimmt diese Strahlung auf. Sie hat einen oder mehrere sehr breite Messköpfe, sogenannte Detektoren. Je nach Anzahl sind diese oberhalb, oberhalb und unterhalb oder zu verschiedenen Seiten der Patientenliege angebracht. Die vom Körper ausgehende Strahlung trifft auf die Messköpfe und erzeugt dort in einem Kristall Lichtblitze, Szintillationen - daher der Name Szintigraphie. Mithilfe des Lichts werden elektrische Impulse erzeugt, die zur Berechnung der Bilder benutzt werden. Damit ein scharfes Bild entsteht, ist jedem Detektor eine Bleiblende, der Kollimator, mit gleichmäßig verteilten dünnen Löchern vorgeschaltet, die nur gerade auf die Löcher treffende Strahlung durchlässt. Streustrahlung, die unscharfe Bilder erzeugen würde, wird dadurch abgeschirmt. Bei der SPECT rotieren mehrere Detektoren um die Patientenliege. Dadurch können überlagerungsfreie, dreidimensionale Schnittbilder errechnet werden.
Risiken: Sind die radioaktiven Substanzen gefährlich?
Strahlenbelastung
Die Strahlenbelastung durch eine Szintigraphie ist gering. Sie ist kaum höher als bei einer Röntgenaufnahme und geringer als bei einer Computertomographie.
Bei der Szintigraphie werden nur geringe Mengen an strahlenden Substanzen eingesetzt. Diese zerfallen im Körper innerhalb weniger Minuten bis Tage. Die Stoffe werden vom Körper zudem rasch wieder ausgeschieden. Anhand der bislang vorliegenden Daten zur Szintigraphie konnte kein messbar erhöhtes Risiko von Spätschäden nachgewiesen werden.
Wie hoch die Strahlenbelastung durch die Szintigraphie genau ist, hängt vom gewählten Radiopharmakon und der untersuchten Körperregion ab. Wie viele Aufnahmen gemacht werden, macht hingegen keinen Unterschied, weil dadurch keine zusätzliche Strahlenbelastung entsteht. Auch wenn die Strahlenbelastung sehr gering ist und gegen das Risiko aufgewogen muss, eine Erkrankung zu übersehen oder nicht richtig zu behandeln, so gilt doch: Ganz ohne Strahlung kommt die Untersuchung nicht aus. Aus diesem Grund wird die Szintigraphie nicht als Routineuntersuchung bei Krebsverdacht oder zur Krebsfrüherkennung eingesetzt, sondern nur bei gezielten Fragestellungen.
Welche Nebenwirkungen sind möglich?
Nebenwirkungen kommen bei nuklearmedizinischen Untersuchungen wie der Szintigraphie sehr selten vor. Als mögliche Nebenwirkungen im Zusammenhang mit der Gabe des Radiopharmakons sind folgende Symptome bekannt: ein vorübergehendes Hitzegefühl, Hautreaktionen wie Juckreiz oder Rötung, ein metallischer Geschmack oder leichte Übelkeit. Ähnliche Unverträglichkeitsreaktionen sind auch bei der SPECT/CT nicht auszuschließen, falls zusätzlich ein Kontrastmittel notwendig wird. Nähere Informationen zu möglichen Kontrastmitteln und ihren Nebenwirkungen gibt der Text "Häufig gestellte Fragen zur Computertomographie (CT)". Wer während oder nach der Untersuchung ungewöhnliche Symptome bemerkt, sollte sich nicht scheuen, seinen Arzt darauf hinzuweisen. Falls Nebenwirkungen auftreten, sind sie meist gering und klingen innerhalb kurzer Zeit von alleine ab.
Gibt es eine Strahlenbelastung für andere Menschen?
Die von dem Radiopharmakon ausgehende Strahlung muss außerhalb des Körpers messbar sein, um von der Gammakamera überhaupt erfasst werden zu können. Aus Sicherheitsgründen wird eine Szintigraphie daher nur in speziellen nuklearmedizinischen Praxen oder Abteilungen eines Krankenhauses durchgeführt, wo entsprechende Schutzmaßnahmen umgesetzt werden können. Engen Kontakt mit Schwangeren, Stillenden oder Kleinkindern sollte man für einige Stunden nach der Untersuchung vorsichtshalber vermeiden, danach sind die radioaktiven Substanzen in der Regel zerfallen. Für andere besteht keine Gefährdung. Über Details informiert der untersuchende Arzt.
Darf bei Schwangeren und stillenden Müttern eine Szintigraphie gemacht werden?
Eine Szintigraphie bei Schwangeren und Stillenden ist nicht grundsätzlich ausgeschlossen. Sie sollte aber nur in dringenden Ausnahmefällen durchgeführt werden. Ob eine Szintigraphie möglich ist oder nicht, hängt unter anderem auch von der untersuchten Körperregion und der damit verbundenen Wahl der radioaktiven Substanz ab. Nutzen und Risiko einer solchen Untersuchung müssen in jedem Einzelfall genau gegeneinander abgewogen werden.
Auch bei stillenden Müttern ist die Indikation zu einer Szintigraphie sehr streng zu stellen. Nach einer Szintigraphie sollten Frauen laut der aktuellen Szintigraphie-Leitlinien für 24 bis 48 Stunden auf das Stillen des Kindes verzichten.
Befund verstehen: Was ist auf den Bildern zu erkennen?
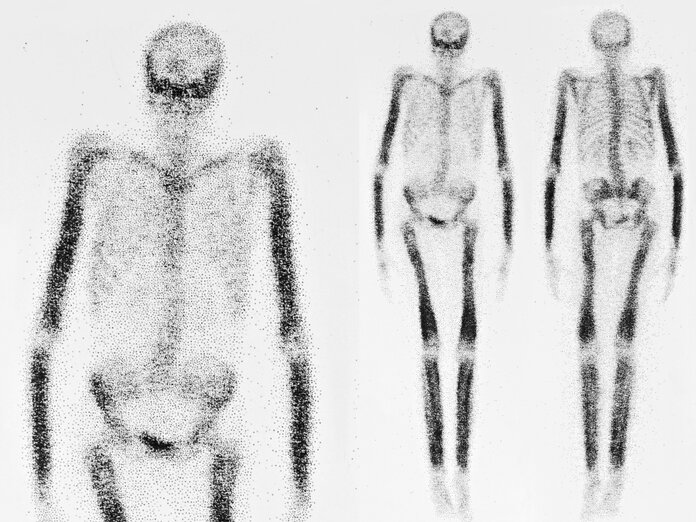
Bild: © Susan Law Cain, iStock
Die Bilder, die bei der Szintigraphie entstehen, nennt man Szintigramme. Auf ihnen sind die untersuchten Organe als diffuse "Wolken" zu erkennen, die sich aus sehr vielen kleinen Punkten zusammensetzen. Diese Punkte entsprechen der gemessenen Strahlung im untersuchten Gewebe oder Organ. Je dichter die Punkte beieinanderliegen, desto dunkler erscheint die jeweilige Region auf dem Bild. Das heißt: Dort liegt eine hohe Aktivität der gespritzten Substanz vor. Da auf einem Szintigramm keine klaren Organgrenzen oder anatomische Strukturen zu erkennen sind, wird das Verfahren oft durch andere Untersuchungen ergänzt, die Aufnahmen lassen sich dann miteinander vergleichen.
Eine absolute Sicherheit, dass ein Tumor oder eine Metastase auf einem Szintigramm zu erkennen ist, gibt es nicht. Statistiken zeigen: Bei etwa acht von zehn erkrankten Patienten werden vorhandene Knochentumoren oder Metastasen mit einer Knochenzintigraphie entdeckt, mit Hilfe einer SPECT bei etwa neun von zehn Betroffenen.
Es gibt jedoch auch sogenannte falsch positive Befunde: Gelegentlich kann es vorkommen, dass ein Befund, der im Szintigramm oder einer SPECT-Aufnahme wie Krebs aussieht, in Wirklichkeit eine Entzündung oder andere Knochenveränderung ist. Als Patient muss man nach einer auffälligen Szintigraphie mit weiteren Untersuchungen rechnen, um eine eindeutige Diagnose zu erhalten.
Quellen und Links für Interessierte und Fachkreise
Im Folgenden finden Sie eine Auswahl an hilfreichen Links zum Weiterlesen und Quellen, die für die Erstellung dieses Textes genutzt wurden.
Zur Erstellung der Texte wurden verschiedene Lehrbücher der Radiologie und Nuklearmedizin verwendet.
Welchen Stellenwert das Untersuchungsverfahren bei einzelnen Tumorerkrankungen hat, lässt sich in aktuellen onkologischen Leitlinien nachlesen. Diese sind unter anderem auf den Internetseiten der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF) zu finden, unter www.awmf.org/leitlinien. Dort sind auch aktuelle Leitlinien zur Szintigraphie zu finden.
Leitlinien zu nuklearmedizinischen Untersuchungsmethoden der einzelnen Organe gibt es außerdem bei der Deutschen Gesellschaft für Nuklearmedizin, im Internet unter: www.nuklearmedizin.de/leistungen/leitlinien/leitlinien.php.
Informationen zur Strahlenbelastung durch nuklearmedizinische Untersuchungen liefert das Bundesamt für Strahlenschutz (BFS, www.bfs.de), zum Beispiel unter: www.bfs.de/DE/themen/ion/anwendung-medizin/anwendung-medizin_node.html.
Die Verordnung über den Schutz vor Schäden durch ionisierende Strahlen, kurz: Strahlenschutzverordnung (StrlSchV), ist auf der Seite des Bundesministeriums der Justiz und für Verbraucherschutz einzusehen: www.gesetze-im-internet.de, und dort unter Gesetze/Verordnungen.
Fachliteratur (Auswahl)
Guohua S et al. (2014). Comparison of choline-PET/CT, MRI, SPECT, and bone scintigraphy in the diagnosis of bone metastases in patients with prostate cancer: a meta-analysis. Skeletal Radiology 2014; 43(11): 1503-1513.
Hahn S et al. (2011). Comparison of FDG-PET/CT and bone scintigraphy for detection of bone metastases in breast cancer. Acta Radiol 2011; 52(9):1009-1014. DOI: 10.1258/ar.2011.100507.
Heindel W et al. (2014). Bildgebende Diagnostik von Knochenmetastasen. Deutsches Ärzteblatt 2014; 111(44). DOI: 10.3238/arztebl.2014.0741