- Ärzte stellen die Diagnose Leukämie anhand von auffälligen Veränderungen im Blut und Knochenmark.
- Je nach Leukämieform und/oder Beschwerden können weitere Untersuchungen hinzukommen, etwa bildgebende Verfahren wie Ultraschall, Kernspintomographie oder Computertomographie.
- In diesem Beitrag erfahren Sie, mit welchen Verfahren Blut und Knochenmark untersucht werden und wann weitere diagnostische Schritte notwendig sind.
Hinweis: Informationen aus dem Internet können Ihnen einen Überblick bieten. Sie sind aber nicht dazu geeignet, die Beratung durch einen Arzt oder eine Ärztin zu ersetzen.
Verdacht auf Leukämie: Erste Schritte
Wichtig sind Blut- und Knochenmarktests
Die Diagnose Leukämie wird anhand von auffälligen Veränderungen im Blut und Knochenmark gestellt.
Allein anhand der vorliegenden Beschwerden kann eine Ärztin oder ein Arzt eine Leukämie nicht feststellen. Denn: Auch andere, harmlosere Krankheiten versuchen Symptome, wie sie bei Leukämien auftreten können.
Für die Diagnose einer Leukämie veranlassen Ärzte deswegen nach der körperlichen Untersuchung vor allem verschiedene Labortests: Diese Tests charakterisieren die Leukämiezellen sehr genau und liefern wichtige Informationen für die Behandlungsplanung.
Allgemeinbefinden, körperliche Untersuchung, Blutentnahme
Bild: © Tobias Schwerdt; Krebsinformationsdienst, DKFZ
Zu Beginn der Untersuchung erkundigt sich die Ärztin oder der Arzt nach dem Allgemeinbefinden:
- Welche Beschwerden belasten Sie?
- Seit wann treten die Beschwerden auf?
- Gibt es auffällige körperliche Veränderungen, die Ihnen aufgefallen sind?
Zu den ersten Schritten der Diagnose gehört auch eine allgemeine körperliche Untersuchung: zum Beispiel werden Lymphknoten, Milz und Leber abgetastet. Damit überprüfen Ärzte, ob diese geschwollen oder vergrößert sind.
Danach nimmt die Ärztin oder der Arzt Blut aus einer Vene ab. Das entnommene Blut wird in einem Labor analysiert: Das Labor erstellt ein sogenanntes "großes" Blutbild. Unter anderem ermittelt es die Anzahl an Zellen der verschiedenen Blutzellarten im Blut. Das Ergebnis liegt meist noch am selben Tag vor.
Wenn das Blutbild auf eine Leukämie hinweist? Unreife weiße Blutzellen, eine veränderte Anzahl von Blutzellen oder ein auffälliges Verhältnis der Blutzellen untereinander können Hinweise auf eine Leukämie sein. Aber: Die Diagnose muss durch den Nachweis von Leukämiezellen im Knochenmark bestätigt werden.
In der Regel überweist die Hausärztin oder der Hausarzt spätestens jetzt zu einer Fachärztin oder einem Facharzt für Blut- und Krebserkrankungen (Hämatologe/Onkologe).
Knochenmarkuntersuchung
Leukämie sicher feststellen
Bei Verdacht auf eine Leukämie brauchen die Ärzte eine Knochenmarkprobe. Das ist unangenehm, aber nicht zu vermeiden.
Einige andere Arten von Blutkrebs lassen sich manchmal schon durch eine Blutuntersuchung feststellen. Ein Beispiel ist die chronische lymphatische Leukämie (CLL): Sie ist trotz ihres Namens ein Lymphom.
Um einen Leukämie-Verdacht zu bestätigen, untersucht die Ärztin oder der Arzt immer auch das Knochenmark. Denn: Für den Nachweis einer Leukämie und die Einteilung der Leukämieform bieten die Anzahl und das Aussehen der Zellen im Knochenmark unerlässliche Informationen.
- Mehr zur Einteilung der Leukämieformen lesen Sie in dem Text Leukämie bei Erwachsenen: Einteilung
Die Entnahme von Knochenmark ist in der Regel nur in spezialisierten Arztpraxen oder Klinikambulanzen möglich. Bei einem Verdacht auf eine akute Leukämie sind die Betroffenen zum Zeitpunkt der Knochenmarkentnahme oft bereits stationär ins Krankenhaus aufgenommen worden.
Wie wird das Knochenmark entnommen?
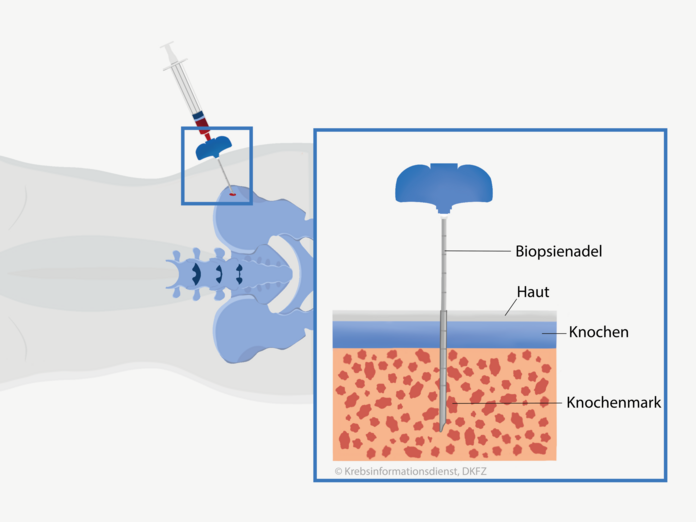
Bild: Asena Tunali © Krebsinformationsdienst, DKFZ
Die Ärztin oder der Arzt saugt etwas Knochenmark aus dem Beckenknochen ab. Diese Entnahmeart bezeichnet man als Knochenmark-Aspiration.
Die Untersuchung kann ambulant geschehen. Sie ist unangenehm, geht aber vergleichsweise schnell. Unter örtlicher Betäubung durchstechen Ärzte dafür die Haut und die Weichteile. Dann punktieren sie den Knochen auf Höhe des Beckenkamms, also im hinteren oberen Bereich der Beckenschaufel. Dort saugen sie ein wenig Knochenmark mit einer Hohlnadel in eine Spritze. Das Absaugen des Knochenmarks verursacht einen kurzen, ziehenden Schmerz.
Was passiert, wenn es nicht gelingt, genug Knochenmark abzusaugen? In diesem seltenen Fall stanzen die Ärzte in einem zweiten Schritt, ebenfalls unter örtlicher Betäubung, mit einer größeren Nadel einen kleinen Knochenmarkzylinder aus (Knochenmarkbiopsie). Eine Knochenmarkbiopsie dauert nicht lange. Sie ist trotz der örtlichen Betäubung unangenehm: Man spürt beim Ausstanzen des Knochenmarks einen kurzen, ziehenden Schmerz.
Wie wird das entnommene Knochenmark untersucht? Das entnommene Knochenmark wird im Labor mikroskopisch und molekularbiologisch untersucht. Die Ergebnisse der Tests liefern wichtige Informationen darüber, um welche Leukämieform es sich bei der Erkrankung handelt.
Blutbild und mikroskopische Diagnostik
Wie werden Zellen unter dem Mikroskop sichtbar gemacht?
Für die Untersuchung unter dem Mikroskop werden Zellen mit Farbstoffen angefärbt (Histochemie). Je nach Zelltyp reagieren die Blutzellen unterschiedlich mit den Farbstoffen. Fachleute können die Zellarten dann anhand der Färbung und Form unterscheiden und deren Eigenschaften bestimmen, beispielsweise den Reifegrad. Weitere Details bietet der Text Mikroskopische Diagnostik in der Krebsmedizin.
Das aus einer Vene entnommene Blut wird im Labor untersucht. Dabei können Labormitarbeiter ein "kleines" oder ein "großes" Blutbild erstellen.
Kleines Blutbild: Bei dieser Untersuchung wird die Anzahl
- der roten Blutkörperchen (Erythrozyten),
- der Blutplättchen (Thrombozyten) und
- die Gesamtzahl der weißen Blutkörperchen (Leukozyten) bestimmt.
Die Zählung der Zellen erfolgt heutzutage in den meisten Labors maschinell. Der Fachbegriff lautet Durchflusszytometrie.
- Zudem wird der Hämatokrit angegeben: Dieser Wert beschreibt den Anteil an roten Blutkörperchen im Blut. Bei Gesunden entspricht der Hämatokrit ungefähr dem Gesamtanteil an Zellen im Blut. Denn: Rund 99 Prozent der Blutzellen sind rote Blutkörperchen.
- Beim kleinen Blutbild wird auch die Konzentration des roten Blutfarbstoffes, dem Hämoglobin, bestimmt.
Ein Differentialblutbild fordern die Ärzte an, um genauere Informationen über die Zusammensetzung der weißen Blutzellen zu erhalten. Hierbei werden die Anteile der verschiedenen Zelltypen (Lymphozyten, Granulozyten und Monozyten) an der Gesamtzahl der Leukozyten bestimmt.
Ein großes Blutbild besteht aus dem kleinen Blutbild und dem Differentialblutbild.
Wie sieht das Blutbild bei Leukämien aus?
Bei Leukämie-Patientinnen und -Patienten weicht die Anzahl der Blutzellen im Blut in der Regel von den Normalwerten gesunder Menschen ab.
- Typisch bei akuten Leukämien ist beispielsweise, dass die Zahl an roten Blutkörperchen und der Blutplättchen verringert ist. Ärzte sprechen dann von einer Anämie beziehungsweise Thrombopenie.
- Die Zahl der reifen weißen Blutzellen (Leukozyten): kann erhöht, normal oder erniedrigt sein.
- Häufig finden sich unreife weiße Blutzellen, die normalerweise nicht im Blut vorhanden sind.
Wichtig ist die Suche nach möglichen anderen Ursachen: Eine Veränderung der Zellzahlen im Blut kann auch bei anderen, harmloseren Krankheiten auftreten. Ein Beispiel sind Infektionen: Hier steigt die Leukozytenzahl an.
Der Verdacht auf eine Leukämie muss daher durch die Suche nach Auffälligkeiten bei Zellzahlen und Zelltypen im Knochenmark bestätigt werden.
Molekularbiologische Diagnostik
Immunphänotypisierung: Molekularbiologische Eigenschaften der Zellen
Bild: © Dlumen, iStock
Die Immunphänotypisierung macht gezielt einzelne Bausteine von Zellen sichtbar: Die verschiedenen Blutzellen tragen an ihrer Oberfläche unterschiedliche Strukturen, sogenannte Oberflächenmarker. Anhand dieser Oberflächenmarker kann man Zellen sehr genau einem bestimmten Zelltyp zuordnen.
Für die Untersuchung werden Zellen aus Blut oder Knochenmark mit Antikörpern markiert und unter dem Mikroskop oder in einem Durchflusszytometer analysiert.
Was bedeutet das Ergebnis der Immunphänotypisierung für Patienten mit Leukämien? Bei Leukämie-Patienten spielt die Zuordnung der Krebszellen zu einem Zelltyp eine große Rolle bei der Einteilung der Leukämieform: Durch die Immunphänotypisierung kann zum Beispiel nachgewiesen werden, ob die bei einem Patienten vorhandenen Lymphoblasten von Vorläuferzellen der T- oder B-Zellen abstammen.
Zytogenetik: Veränderungen der Chromosomen
Zum Weiterlesen
Mit den Methoden der Zytogenetik untersucht man, ob die Organisation der Erbinformation, verändert ist – also die Anzahl und der Aufbau der Chromosomen. Labormitarbeiter machen dafür die Chromosomen der Zellen aus Blut oder Knochenmark durch spezielle Färbemethoden sichtbar und betrachten sie unter dem Mikroskop. Dabei können sie gut große strukturelle Veränderungen sehen: Zum Beispiel das Philadelphia-Chromosom, das bei der Mehrheit der Betroffenen mit einer chronischen myeloischen Leukämie (CML) vorkommt.
Verschiedene Techniken ermöglichen eine sehr genaue Untersuchung der Chromosomen. Ein Beispiel ist die Fluoreszenz-in-situ-Hybridisierung (FISH). Mit dieser Technik lassen sich kleinste Chromosomen-Veränderungen als leuchtende farbige Punkte sichtbar machen.
Welche Rolle spielen Chromosomenveränderungen bei Leukämien? Bei Leukämien haben viele Patienten Chromosomenveränderungen in den Leukämiezellen, die für ihre Leukämieform typisch ist. Für Ärzte und Patienten ist diese Information von großer Bedeutung: Sie erlaubt eine noch genauere Einteilung der Leukämieform. Das Vorliegen einer Chromosomenveränderung beeinflusst unter Umständen auch die Behandlungsstrategie und die Prognose.
Nachweis von Mutationen durch Polymerase-Kettenreaktion
Kleine Veränderungen im Erbmaterial, sogenannte Mutationen, können nicht nur Abschnitte auf den Chromosomen betreffen, sondern noch viel kleinteiliger sein. Diese kleinen Veränderungen können Fachleute ebenfalls als sogenannte molekulare Marker nutzen.
Kleine Mutationen sind in manchen Fällen nicht in der zytogenetischen Untersuchung sichtbar. Stattdessen werden sie mit dem sehr genauen Verfahren der Polymerase-Kettenreaktion (englisch Polymerase Chain Reaction, PCR) nachgewiesen. Für eine PCR ist nur wenig Probenmaterial notwendig: Wenige Milliliter Blut reichen aus.
Warum ist der Nachweis von Mutationen durch PCR für Leukämie-Patienten so wichtig? Das Ergebnis einer PCR kann die vorliegende Leukämieform noch detaillierter charakterisieren. Ärzte verwenden die Information über Mutationen für eine individuelle Anpassung der Therapie.
Wichtig ist auch: Die PCR-Untersuchung begleitet Leukämie-Patienten während ihrer weiteren Behandlung. Mit dem Verfahren kann der Erfolg der Therapie genau verfolgt werden. Es lassen sich Leukämiezellen nachweisen, die der Untersuchung unter dem Mikroskop entgehen.
Durch die genaueren Verfahren wollen die Ärzte vermeiden, dass eine Behandlung zu früh beendet wird. Sind nach dem Ende der Behandlung noch übersehene Leukämiezellen vorhanden, sprechen Fachleute von minimaler Resterkrankung (englisch: minimal residual disease, abgekürzt MRD). Eine MRD könnte zu einem erneuten Ausbruch der Erkrankung (Rezidiv) führen.
Ausbreitung im Körper: Zusätzliche Untersuchungen
Haben die Leukämiezellen weitere Organe befallen und geschädigt? Ein Beispiel sind Tumorzellen im Gehirn. Um das abzuklären, machen die Ärzte weitere Tests.
Lumbalpunktion: Nachweis von Leukämiezellen im Gehirn und Rückenmark
Bei manchen Leukämie-Patienten sind die Tumorzellen bis in das zentrale Nervensystem (ZNS) eingedrungen. Das kann sich in starken Kopfschmerzen, Schwindel und Missempfindungen äußern. Bei einigen wenigen Betroffenen kann es sogar zu Lähmungen kommen.
Für wen kommt diese Untersuchung infrage? Eine solche Schädigung des Nervensystems ist insgesamt eher selten. Sie kommt am häufigsten bei einer akuten lymphatischen Leukämie (ALL) vor. Bei ALL-Patienten untersuchen Mediziner daher das Nervensystem mit.
Bei Patienten mit einer akuten myeloischen Leukämie (AML) oder chronischen myeloischen Leukämie (CML) führen Ärzte die Untersuchung nur durch, wenn Symptome auf eine Schädigung des Nervensystems hindeuten.
Wie läuft die Untersuchung ab? Ärzte lassen die Flüssigkeit, die das Gehirn und das Rückenmark umgibt, auf Leukämiezellen prüfen. Die Flüssigkeit heißt Liquor und wird umgangssprachlich auch als Nervenwasser bezeichnet.
Dafür führen Mediziner eine Lumbalpunktion durch: Bei dieser Untersuchung sitzt die Patientin oder der Patient auf einer Liege, oder liegt auf der Seite. Der Arzt oder die Ärztin führt eine dünne Nadel zwischen zwei Lendenwirbeln hindurch, bis in den mit Liquor gefüllten Wirbelkanal. In einem Probengefäß sammeln sie wenige Milliliter der austretenden Flüssigkeit. Die so gewonnene Probe wird im Labor auf Leukämiezellen hin untersucht.
Wichtig ist: Dort, wo die Ärzte die Nadel einstechen, finden sich zwar Nerven in ihren Nervenscheiden – das Rückenmark endet aber oberhalb der Punktionsstelle, kann also nicht verletzt werden.
Was bedeutet der Nachweis von Leukämiezellen im Nervensystem für die Betroffenen? Wenn Leukämiezellen im Nervensystem nachweisbar sind, passen die Ärzte die Behandlungsstrategie an: Liquor und Gehirn werden dann gezielt behandelt.
Bildgebende Verfahren: Schädigung von Organen untersuchen
Bild: © Khakimullin Aleksandr, Shutterstock
Leukämiezellen können aus Blut und Knochenmark in die Organe eindringen und diese schädigen. Ein Beispiel ist die Milz: Viele Leukämie-Patienten leiden unter einem Druckgefühl und/oder Schmerzen im Oberbauch. Aber auch Leber, Lunge oder das Herz können geschädigt werden.
Für wen kommt diese Untersuchung infrage? Bei den meisten Betroffenen mit akuten Leukämien untersuchen die Ärzte die Organe auf Befall durch Leukämiezellen. Bei Patienten mit einer CML ist oft die Milz betroffen: Der Arzt oder die Ärztin untersuchen daher den Bauchraum.
Welche Untersuchungen können durchgeführt werden? Ärzte untersuchen die Organe auf einen Befall mit Leukämiezellen mit Hilfe verschiedener bildgebender Verfahren:
- Milz und Leber werden mit Ultraschall untersucht.
- Die Lunge wird mit einer Röntgenaufnahme überprüft.
- Das Herz wird mit verschiedenen Verfahren untersucht, zum Beispiel mit einem Elektrokardiogramm (EKG) oder einem Echokardiogramm (Ultraschalluntersuchung des Herzens).
- Abhängig von den Symptomen wird bei einigen Patienten auch eine Computertomographie (CT) oder eine Magnetresonanztomographie (MRT) durchgeführt. Letzteres ist beispielsweise wichtig bei Verdacht auf einen Befall des Nervensystems.
Was bedeutet es für Patienten, wenn Organe von Leukämiezellen befallen sind? Ärzte passen den Therapieplan an und beobachten oder behandeln die befallenen Organe ganz gezielt.
Ansprechpartner bei Leukämie-Verdacht
Krankheitszeichen einer Leukämie können auch durch zahlreiche andere, harmlose Krankheiten verursacht werden. Für die meisten Patienten ist daher die Hausärztin oder der Hausarzt die erste Anlaufstelle bei verdächtigen Symptomen. Dort werden Beschwerden weiter untersucht und mit einer Blutuntersuchung ein erster Befund erhoben.
Die genaue Diagnosestellung und eigentliche Krebsbehandlung gehört jedoch in der Regel nicht zum Spezialgebiet der Allgemeinmediziner oder der als Hausarzt tätigen Internisten.
Wer übernimmt die weitere Abklärung und die Behandlung? Fachärzten für Innere Medizin (Internisten) mit einer Weiterbildung in Hämatologie und Onkologie behandeln Patienten mit einer Leukämie. Diese Spezialisten für Blut- und Krebserkrankungen sind sowohl in spezialisierten Arztpraxen wie auch in den Spezial-Ambulanzen und Stationen großer Kliniken tätig.
Wie findet man gute Ansprechpartner?
- Woran man sich bei der Suche nach einem guten Arzt orientieren kann, erläutert der Krebsinformationsdienst im Text Arztsuche.
- Welche Kriterien ein spezialisiertes Krankenhaus für die Leukämiebehandlung erfüllen sollte, ist im Text Kliniksuche dargelegt.
- Weitere Informationen bietet der Krebsinformationsdienst außerdem im Text Leukämien: Adressen, Links und Quellen.
Quellen und Links für Interessierte und Fachkreise
Weitere Informationen zu den für die Erstellung des Textes genutzten Quellen sowie nützliche Links sind aufgeführt unter Leukämie: Adressen, Links und Quellen.